|
第二节 白细胞分化抗原的应用 CD抗原及其相应的单克隆抗体在基础和临床免疫学研究中已得到广泛的应用。在基础免疫学研究中,CD主要应用于:(1)CD抗原的基因克隆,新CD抗原及新配体的发现;(2)CD抗原结构与功能关系;(3)细胞激活途径和膜信号的传导;(4)细胞分化过程中的调控;(5)细胞亚群的功能。在临床免疫学研究中,CD单克隆抗体可用于:(1)机体免疫功能的检测;(2)白血病、淋巴瘤免疫分型;(3)免疫毒素用于肿瘤治疗、骨髓移植以及移植排斥反应的防治;(4)体内免疫调节治疗。有关与免疫功能相关的CD分子归纳于表1-4。有关与T细胞表面分子、B细胞表面分子以及NK细胞的表面标记参见第七章。与CD有关的Ig超家族、粘附分子、补体受体、细胞因子受体等分别在本书的有关章节中加以介绍。 表1-4 与免疫功能有关的CD 免疫功能 CD细胞受体 TCR CD3、CD4、CD8 细胞因子受体 IL-2Rα(CD25)、M-CSFR(CD115)、GM-CSFR(CDw116)、SCFR(CD117)、 IFN-γR(CDw119)、TNF-αR(CD120)、IL-1R(CDw121)、Il -2Rβ(CD122)、 细胞间、细胞基质相互识别 白细胞粘附分子-内皮细胞粘附分子: 淋巴细胞归位受体-血管内皮细胞地址素: 白细胞粘附分子-细胞外基质: 免疫细胞间相互识别: 参与白细胞激活 与细胞膜表面酶有关 与病毒受体有关 一、与T细胞识别、粘附、活化有关的CD分子 T细胞是一类重要的免疫活性细胞,除直接介导细胞免疫功能外,对机体免疫应答的调节起关键作用。T淋巴细胞本身的识别活化及效应功能的发挥,不仅与外来抗原、丝裂原和多种细胞因子密切相关,而且有赖于T细胞相互之间、T细胞与抗原提呈细胞(APC)之间以及T细胞与靶细胞之间的直接接触。T淋巴细胞识别抗原的受体是T细胞受体(t cell receptor,TCR)与CD3所组成的复合物(TCR/CD3)。在识别过程中还有赖于抗原非特异性的其它细胞表面分子的辅助,这些辅助分子(accessory molecules)主要包括CD4、CD8,MHC Ⅰ类分子、Ⅱ类分子,LFA-1(CD11a/CD18)、CD49d、e、f/CD29(VLA-4、VLA-5、VLA-6)、CD28、CD44、CD45、ICAM-1(CD54),LFA-2(CD2)和LFA-3(CD58)等。 有关MHCⅠ类、Ⅱ类分子的结构和功能在第六章“MHC及其临床应用”中讨论。VLA-4、VLA-5、LFA-6、LFA-1、ICAM-1、CD44见第二章“粘附分子”。有关CD45在第八章“免疫球蛋白超家族”中阐述。
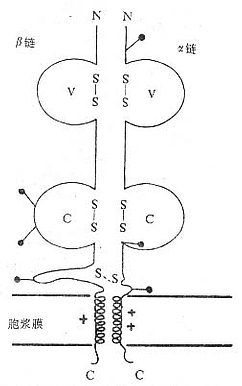
图1-1 参与T细胞对靶细胞识别的分子(模式图) T细胞表面的辅助分子有以下特点: (1)存在于T细胞上的辅助分子可特异地与存在于APC或靶细胞上的某些分子(配体)相结合,如LFA-1和CD2可分别与ICAM-1和LFA-3结合。 (2)辅助分子本身不具有多态性,在一个物种所有个体的所有T细胞的某一种辅助分子的结构基本上是相同的。 (3)辅助分子可加强T细胞与APC或靶细胞结合的程度。 (4)许多辅助分子具有转导信号的功能,如CD2、CD4和CD8等分子。 (5)有些辅助分子如CD2、CD4、CD8、CD28、Thy-1等其编码的基因属于Ig基因超家族;有些辅助分子如LFA-1、VLA-4、VLA-5和VLA-6等编码的基因属于integrin 基因超家族。 (6)T细胞膜表面辅助分子作为膜表面重要的标记已被应用于临床的诊断和治疗。 (7)细胞因子可调节辅助分子的表达,从而改变细胞间粘附的能力,这是细胞因子免疫调节作用的一个重要方面。 (一)T细胞受体 T细胞受体(T cell receptor,TCR或Ti)是T淋巴细胞表面识别外来抗原与自身MHc Ⅰ类抗原(或Ⅱ类抗原)复合物的受体,在同种异体移植中TCR也识别单独的非已的MHC抗原。目前已经证实,TCR在细胞表面与CD3密切结合在一起组成TCR/CD3复合物,TCR识别抗原后刺激信号是通过CD3分子传递的。 1.T细胞受体的类型和结构 TCR中的多肽链是异质性的。根据抗原结构和编码基因不同,已发现有α、β、γ和δ四种多肽链。关于TCR多肽链的结构大多是从分析TCR多肽链cDNA或基因组克隆(genomic clones)而来,编码TCR多肽链的基因属于免疫球蛋白基因超家族成员。成熟TCR肽链分子量在40~60kDa之间。根据TCR中异源双体的组成的不同,TCR可分为以TCRαβ和TCRγδ两种类型。 (1)TCRαβ:CD阳性TCRαβT细胞可识别非已MHCⅡ类抗原(同种异体抗原)或自身MHCⅡ类抗原与加工后抗原的复合物CD8阳性TCr αβT细胞则可识非已MHCⅠ类抗原或自身MHC Ⅰ类抗原与加工后抗原的复合物TCRα链分子量40~50kDa的酸性糖蛋白,β链40~50kDa不带电或碱性糖蛋白。α和β链各由一个可变区(V区)和一个恒定区(C区)组成,与Ig的V区和C区大小相似,属于免疫球蛋白超家族成员。TCRα、β链的V区约含102到109个氨基酸,在V区部分由两个半胱氨酸形成链内二硫键,组成约含50~60氨基酸残基的环肽,这与IgV区结构和功能相似,是特异性识别外来抗原的结构域。TCRα、β链的C区约含138到179个氨基酸,每个C区形成由链内二硫键连接的环肽。α、β链在连接肽(connecting peptide)形成链间二硫键。穿膜区约由20~24氨基酸组成,α链穿膜区含有带正电的1个赖氨酸和1个精氨酸残基,β链穿膜区含有1个带正电的赖氨酸残基,这些带正电的氨基酸与CD3γ、δ和ε链穿膜区带负电的谷氨酸和/或天冬氨酸形成盐桥,稳定TCR/CD3复合物结构,并与CD3传递信息有关。α、β链胞浆部分只有5~12氨基酸长的尾部(图1-2)。
图1-2 TCRαβ异源双体模 (2)TCR γδ:TCRγ和δ链各包括一个Ig样的V区和C区、连接肽、疏水的穿膜区以及一个短的胞浆区尾部,在连接肽区可形成链间的二硫键。γ和δ链的穿膜区各含有1个带正电的赖氨酸,此外δ链还有1个带正电的精氨酸,这些带正电的氨基酸与CD3γ、δ和ε链穿膜区带负电的天冬氨酸或谷氨酸形成盐桥。在氨基酸水平上分析,TCRγ链与β链同源性较高,而TCRδ链与α链同源性较高。在人类TCRγδ有二硫键相连和非共价相连两种形式,而在小鼠只发现二硫键相连的TCRγδ形式。人γ链分子量为36~55kKa,δ链为40~60kDa,γ、δ链的分子量大小取决于多肽骨架的长度和糖基化的程度。 有关TCRα、β、γ、δ链基因的结构和重排见第三章“免疫球蛋白超家族” 2.两种类型TCR T细胞的比较 TCRαβ与TCRγδ不仅组成受体多肽链的结构不同,而且具有这两种类型受体T细胞的分布、表型、发育以及功能也有差别(表1-5)。 表1-5 TCRαβ与TCRγδ细胞特性的比较 特性 TCRαβ TCRγδ 分 布 PBL 60~70% 0.5~15% 其它部分 小鼠树突状表皮细胞(DEC)、小鼠粘膜上皮内淋巴细胞(IEL) 表 型 CD4+CD8- 60~65% <1% CD4-CD8+ 35% 20~50% CD4-CD8- <1% 50~80% CD2 100% 100% CD5 >95% -或+(弱) 发 育 胸腺后期 胸腺早期(早于TCRαβ) 功 能 (1)识别MHC与加工处理 多肽的复合物 (1)识别外来抗原的MHC限制尚有争论,识别破伤风类毒素可能受MHCⅡ类抗原限制;小鼠TCRγδ对合成肽反应受Qa分子限制。 (2)识别非已MHC及MHCⅠ类抗原相关分子(TLa、CD1) (2)识别非已MHC (3)产生些细胞因子(IL-2、IL-4、IL-5、GM-CSF、IFN-γ) (3)产生多种淋巴因子 (4)某些TCRγδ细胞可杀伤靶细胞 (5)调节TCRαβ的发育。 (4)杀伤病毒感染等靶 细胞 (6)上皮屏障(针对肠毒素、分枝杆菌热休克蛋白等) 注:树突状表皮细胞dendritic epidermal cell, DEC 在正常外周血中,CD4-CD8+、CD4+CD8-、CD4+CD8+和CD4-CD8-四种表型不同的T细胞分别占T细胞总数的25%、70%、1%和4%左右,其中前三种表型TCR类型主要为TCRαβ,而CD4-CD8-T细胞主要为TCRγδ。以下疾病可见外周血或局部TCRγδ细胞数量或比率升高:(1)重症联合免疫缺陷、常见可变型免疫缺陷、Wiskott-Aldrich综合征、Di-George综合征、白血病患者骨髓移植等病人外周血中TCRγδ细胞百分率增加;(2)少数急性T细胞白血病、T细胞恶性淋巴瘤患者为TCRγδT细胞发生恶性变;(3)慢性淋巴细胞性白血病、大颗粒淋巴细胞(LGL)白血病病人PBMC中TCRγδT细胞百分率增加;(4)肾移植患者排异反应晚期外周血中TCRγδ细胞增加;(5)类风湿性关节炎患者关节腔滑液中TCRγδ阳性细胞比率要高于外周血中TCRγδ细胞比例,推测TCRγδ可能参与局部炎症的发生;(6)经结核杆菌免疫后的局部淋巴引流液中TCRγδT细胞比例增加,麻风结节病灶中有很高比例的TCRγδT细胞,提示TCRγδT细胞对分枝杆菌所致的感染免疫中起重要作用;(7)HIV、EBV感染时外周血TCRγδT细胞比例增加。 (责任编辑:泉水) |
第二节 白细胞分化抗原的应用
时间:2006-06-29 00:12来源:大众医药网 作者:admin 点击:
484次
顶一下
(19)
100%
踩一下
(0)
0%
------分隔线----------------------------
- 上一篇:二、与B细胞识别、粘附、活化有关的CD分子
- 下一篇:二、小鼠白细胞分化抗原
- 发表评论
-
- 最新评论 进入详细评论页>>