|
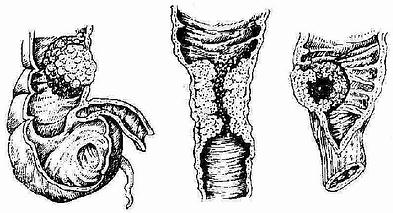
第十一章 结肠癌、直肠癌 结肠癌和直肠癌在我国的发病率有增高的趋势,仅次于胃癌、肝癌、食管癌。成年人多见。与其它消化道癌肿比较,生长比较慢,转移也比较晚。大肠癌约一半发生在直肠,其次为乙状结肠、盲肠、升结肠、降结肠及横结肠依次减少。发病原因与结肠腺瘤、息肉病、慢性炎症性病变有一定关系。与饮食结构的关系,主要是致癌的物质如非饱和多环烃类物质的增多,以及在结肠滞留过久,与粘膜接触的机会较多有关。因此认为与少纤维、高脂肪饮食有关。此外少数有家族性,可能与遗传因子有关。 第一节 结肠癌 一、病理 (一)大体形态分型(图2-87)
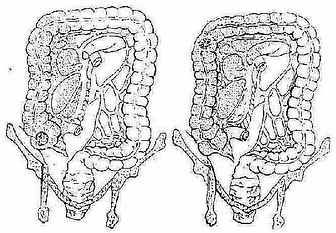
1.肿块型结肠癌 2.浸润型结肠癌 3.溃疡型结肠癌 图2-87 结肠肿瘤大体型态分型 1.肿块型(菜花型、软癌) 肿瘤向肠腔内生长、瘤体较大,呈半球状或球状隆起,易溃烂出血并继发感染、坏死。该型多数分化较高,侵润性小,生长较慢,好发于右半结肠。 2.侵润型(缩窄型、硬癌) 肿瘤环绕肠壁侵润,有显著的纤维组织反应,沿粘膜下生长,质地较硬,易引起肠腔狭窄和梗阻。该型细胞分化程度较低,恶性程度高,出现转移早。好发右半结肠以远的大肠。 3.溃疡型 肿瘤向肠壁深层生长并向肠壁外侵润,早期即可出现溃疡,边缘隆起,底部深陷,易发生出血、感染,并易穿透肠壁。细胞分化程度低,转移早。是结肠癌中最常见的类型,好发于左半结肠、直肠。 (二)组织学分型 1.腺癌 大多数结肠癌是腺癌,约占四分之三,腺癌细胞可辨认,排列成腺管状或腺泡状,按其分化程度可分为三级,Ⅲ级分化最差,细胞排列为片状或索条状。 2.粘液癌 癌细胞分泌粘液,在细胞内可将细胞核挤到一边(状似戒指,有称作印戒细胞癌),在细胞外可见间质内有粘液以及纤维组织反应,癌细胞在片状粘液中似小岛状。分化低,予后较腺癌差。 3.未分化癌 癌细胞小,形状与排列不规则,易侵入小血管及淋巴管,侵润明显。分化很低,予后最差。 (三)临床分期 Ⅰ期(Dukes A期):癌局限于肠壁内 A0期:癌局限于粘膜 A1期:癌局限于粘膜下层 A2期:癌侵及肠壁肌层未穿透浆膜 Ⅱ期(Dukes B期):癌侵润至肠壁外 Ⅲ期(Dukes C期):伴有淋巴腺转移 C1期:近处淋巴转移(肠旁) C2期:远处淋巴转移(系膜) Ⅳ期(Dukes D期):已有远脏转移 (四)扩散转移 1.大肠癌扩散的特点 一般沿肠管横轴呈环状侵润,并向肠壁深层发展,沿纵轴上下扩散较慢,且累及肠段一般不超过10公分。癌侵及浆膜后,常与周围组织、邻近脏器及腹膜粘连。 2.结肠癌的淋巴转移 淋巴转移一般依下列顺序由近而远扩散,但也有不依顺序的跨越转移。 (1)结肠淋巴结 位肠壁脂肪垂内。 (2)结肠旁淋巴结 位邻近结肠壁的系膜内。 (3)系膜血管淋巴结 位结肠系膜中部的血管旁,也叫中间淋巴结组。 (4)系膜根部淋巴结 位结肠系膜根部。 癌肿侵入肠壁肌层后淋巴转移的机率增多,如浆膜下淋巴管受侵,则淋巴转移机会更大。 3.血行转移 一般癌细胞或癌栓子沿门静脉系统先达肝脏,后到肺、脑、骨等其它组织脏器。血行转移一般是癌肿侵犯至毛细血管小静脉内,但也有由于体检时按压瘤块、手术时挤压瘤体所致,甚至梗阻时的强烈蠕动皆可促使癌细胞进入血行。 4.侵润与种植 癌肿可直接侵润周围组织与脏器。癌细胞脱落在肠腔内,可种植到别处粘膜上,脱落在腹腔内,可种植在腹膜上,转移灶呈结节状或粟粒状,白色或灰白色,质硬。播散全腹腔者,可引起癌性腹膜炎,出现腹水等。 二、临床表现 (一)早期症状 最早期可有腹胀、不适、消化不良样症状,而后出现排便习惯的改变,如便次增多,腹泻或便秘,便前腹痛。稍后即可有粘液便或粘液脓性血便。 (二)中毒症状 由于肿瘤溃烂失血和毒素吸收,常可导致病人出现贫血、低热、乏力、消瘦、浮肿等表现,其中尤以贫血、消瘦为著。 (三)肠梗阻表现 为不全性或完全性低位肠梗阻症状,如腹胀,腹痛(胀痛或绞痛),便秘或便闭。体检可见腹隆、肠型、局部有压痛,并可闻及亢强的肠鸣音。 (四)腹部包块 为瘤体或与网膜、周围组织侵润粘结的肿块,质硬,形体不规则,有的可随肠管有一定的活动度,晚期时肿瘤侵润较甚,肿块可固定。 (五)晚期表现 有黄疸、腹水、浮肿等肝转移征象,以及恶病质,直肠前凹肿块,锁骨上淋巴结肿大等肿瘤远处扩散转移的表现。 左半与右半结肠癌肿,由于二者在生理、解剖及病理方面的差异,其临床特点也表现不同。 右半结肠癌 右半结肠肠腔较宽大,粪便在此较稀,结肠血运及淋巴丰富,吸收能力强,癌肿多为软癌,易溃烂、坏死致出血感染,故临床表现以中毒症状为主。但在病情加重时也可出现肠梗阻表现。 左半结肠癌 左半结肠肠腔相对狭小,粪便至此已粘稠成形,且该部多为侵润型癌,肠腔常为环状狭窄,故临床上较早出现肠梗阻症状,有的甚至可出现急性梗阻。中毒症状表现轻,出现晚。 三、诊断 结肠癌的早期症状多不为病人注意,就医时也常以“痢疾”、“肠炎”等病处理,一旦出现中毒症状或梗阻症状以及触及腹块时已非早期,因此,如果病人出现贫血、消瘦、大便潜血阳性以及前述早期症状时,需作进一步检查。 (一)X线检查 包括全消化道钡餐检查及钡灌肠检查。对结肠肿瘤病人以后者为宜。其病变征象最初可出现肠壁僵硬、粘膜破坏,随之可见恒定的充盈缺损、肠管腔狭窄等。对较小病灶的发现还可肠腔注气作钡气双重对比造影检查效果更佳。 对有结肠梗阻症状的病人,不宜做全消化道钡餐检查,因钡剂在结肠内干结后排出困难,可加重梗阻。 (二)结肠镜检查 乙状结肠镜 直筒式,最长30公分,检查方便,可直视下活检,适合乙状结肠以下的病变。 纤维结肠镜 长120~180公分,可以弯曲,可以观察全结肠,能作电切,电凝及活检,可发现早期病变。当前述检查难以确诊时可作此项检查。 (三)B型超声扫描、CT扫描检查 均不能直接诊断结肠癌,但对癌肿的部位,大小以及与周围组织的关系,淋巴及肝转移的判定有一定价值。 (四)血清癌胚抗原(CEA) 对结肠癌无特异性,其阳性率不肯定。值高时常与肿瘤增大有关,结肠肿瘤彻底切除后月余可恢复到正常值,复发前数周可以升高故对判定预后意义较大。 四、鉴别诊断 (一)结肠良性肿物 病程较长,症状较轻,X线表现为局部充盈缺损,形态规则,表面光滑,边缘锐利,肠腔不狭窄,未受累的结肠袋完整。 (二)结肠炎性疾患(包括结核、血吸虫病肉芽肿、溃疡性结肠炎、痢疾等) 肠道炎症性病变病史方面各有其特点,大便镜检都可能有其特殊发现,如虫卵、吞噬细胞等,痢疾可培养出致病菌。X线检查病变受累肠管较长,而癌肿一般很少超过10公分。肠镜检查及病理组织学检查也不同,可进一步确诊。 (三)其它 结肠痉挛:X线检查为小段肠腔狭窄,为可复性。阑尾脓肿;有腹部包块,但X线检查包块位盲肠外,病人有阑尾炎病史。 五、治疗 手术切除仍然是目前的主要治疗方法,并可辅以化疗,免疫治疗、中药以及其它支持治疗。 (一)手术治疗 1.术前准备 除常规的术前准备外,结肠手术必须要做好肠道准备包括①清洁肠道:手术前二天进少渣或无渣饮食;术前1~2天服缓泻剂,若有便秘或不全肠梗阻者酌情提前几天用药;清洁灌肠,根据有无排便困难可于术前一日或数日进行。②肠道消毒:杀灭肠道内致病菌,尤其是常见的厌氧菌如脆弱拟杆菌等,以及革兰氏阴性需氧杆菌。其药物前者主要是应用甲硝唑(灭滴灵),后者可用磺胺类药物,新霉素、红霉素、卡那霉素等。肠道准备充分,可减少术中污染,减少感染有利愈合。 目前国内外一些医院有采取全肠道灌洗方法作肠道准备,方法是由胃管滴注或口服特殊配制的灌洗液(含一定浓度的电解质及肠道消毒剂,保持一定的渗压),用量4~8升,蹲坐于排便装置上。可同时达肠道清洁和消毒的目的。 2.手术方法 (1)右半结肠切除术(图2-88)适用于盲肠、升结肠及结肠肝曲部的癌肿。切除范围:回肠末端15~20公分、盲肠、升结肠及横结肠的右半,连同所属系膜及淋巴结。肝曲的癌肿尚需切除横结肠大部及胃网膜右动脉组的淋巴结。切除后作回、结肠端端吻合或端侧吻合(缝闭结肠断端)。
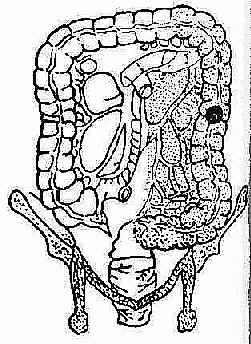
右半结肠癌切除术保留结肠中动脉 右半结肠癌切除术切除结肠中动脉 图2-88 右半结肠癌切除术 (2)左半结肠切除术(图2-89) 适用于降结肠、结肠脾曲部癌肿。切除范围:横结肠左半、降结肠、部分或全部乙状结肠,连同所属系膜及淋巴结。切除后结肠与结肠或结肠与直肠端端吻合。
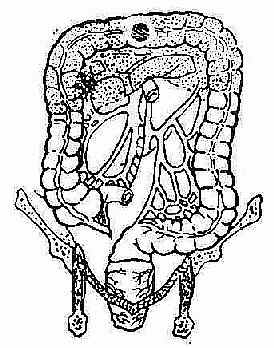
图2-89 左半结肠癌切除术 (3)横结肠切除术(图2-90) 适用于横结肠癌肿。切除范围:横结肠及其肝曲、脾曲。切除后作升、降结肠端端吻合。若吻合张力过大,可加做右半结肠切除,作回、结肠吻合。
图2-90 横结肠癌切除术 (4)乙状结肠癌肿的根治切除(图2-91) 根据癌肿的具体部位,除切除乙状结肠外,或做降结肠切除或部分直肠切除。作结肠结肠或结肠直肠吻合。
图2-91 乙状结肠癌切除术 (5)伴有肠梗阻病人的手术原则 术前作肠道准备后如肠内容物明显减少,病人情况允许,可作一期切除吻合,但术中要采取保护措施,尽量减少污染。如肠道充盈,病人情况差,可先作肿瘤近侧的结肠造口术,待病人情况好转后再行二期根治性切除术。 (责任编辑:泉水) |
第十一章 结肠癌、直肠癌- -第一节 结肠癌
时间:2006-07-22 22:00来源:大众医药网 作者:admin 点击:
241次
顶一下
(5)
100%
踩一下
(0)
0%
------分隔线----------------------------
- 发表评论
-
- 最新评论 进入详细评论页>>
- 推荐内容
-