|
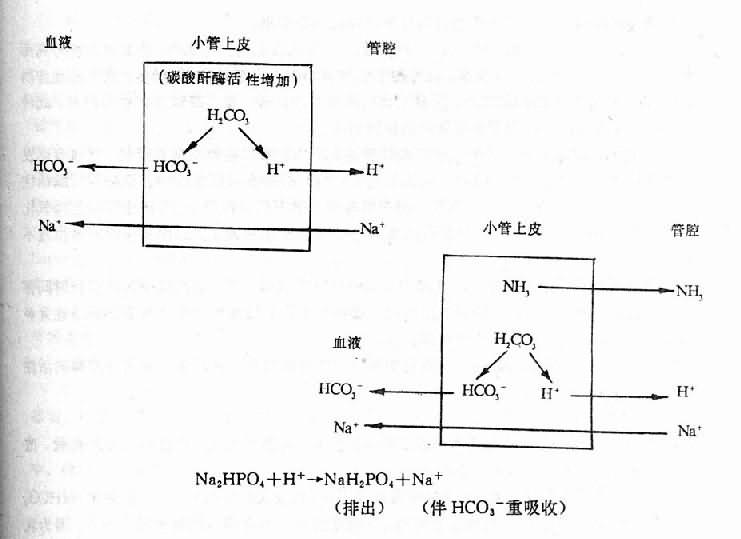
5.稀释性酸中毒大量输入生理盐水,可以稀释体内的HCO3-并使Cl-增加,因而引起AG正常类高血氯性代谢性酸中毒。 (二)机体的代偿调节 机体发生代谢性酸中毒时,前面所提到的一整套调节机构将发挥代偿调节作用。如能保持pH值在正常范围内则称代偿性代谢性酸中毒,pH值低于正常下限则为失代偿性代谢性酸中毒。 1.细胞外液缓冲酸中毒时细胞外液[H+]升高,立即引起缓冲化学反应。以缓冲碱中HCO3-这一数量最多的为例,反应如下: H++HCO3-→H2CO3→H2O+CO2↑ CO2通过呼吸加强而排出,HCO3-减少。 2.呼吸代偿 [H+]升高时,剌激延脑呼吸中枢、颈动脉体和主动脉体化学感受器,引起呼吸加深加快,肺泡通气量加大,排出更多CO2。 3.细胞外离子交换 H+进入细胞,K+出至细胞外。H+离子在细胞内与缓冲物质Pr-、HPO4=、Hb-等结合而被缓冲。H+亦能与骨内阳离子交换而缓冲。 4.肾脏代偿代谢性酸中毒非因肾脏功能障碍引起者,可由肾脏代偿。肾脏排酸的三种形式均加强。 (1)排H+增加,HCO3-重吸收加强:酸中毒时肾小管上皮细胞的碳酸酐酶活性增高,生成H+及HCO3-增多,H+分泌入管腔,换回Na+与HCO3-相伴而重吸收。显然这是一种排酸保碱过程。 (2)NH4+排出增多:酸中毒时肾小管上皮细胞产生NH3增多,可能是产NH3的底物如谷氨酰胺此时易于进入线粒体进行代谢的缘故。NH3弥散入管腔与H+结合生成NH4+,再结合阴离子从尿排出。这是肾脏排H+的主要方式,故代偿作用大。此过程伴有NaHCO3重吸收的增多。 (3)可滴定酸排出增加:酸中毒时肾小管上皮细胞H+分泌增多,能形成更多的酸性磷酸盐。
Na2HPO4+H+→NH2PO4+Na+ Na2HPO4多带一个H+排出,同时也有碳酸氢钠重吸收的增加。Na2HPO4即是可滴定其量的酸性物质。 失代偿性代谢性酸中毒时反映酸碱平衡的指标变化如下: pH↓ CO2C.P. ↓ S.B. ↓ B.B.↓ A.B.↓ B.E.负值增大 A.G.未测定负离子增多者A.G.增加 未测定负离子不增者B.G.不增加 (三)对机体的影响 代谢性酸中毒对心血管和神经系统的功能有影响。特别是严重的酸中毒,发展急速时可由于这两大重要系统的功能障碍而导致死亡。慢性酸中毒还能影响骨骼系统。 1.心血管系统功能障碍:H+离子浓度升高时,心血管系统可发生下述变化: (1)毛细血管前括约肌在[H+]升高时,对儿茶酚胺类的反应性降低,因而松弛扩张;但微静脉、小静脉都不如此敏感,因而仍能在一定[H+]限度内保持原口径。这种前松后不松的微循环血管状态,导致毛细血管容量不断扩大,回心血量减少,血压下降,严重时可发生休克。 (2)心脏收缩力减弱,搏出量减少。正常时Ca++与肌钙蛋白的钙受体结合是心肌收缩的重要步骤,但在酸中毒H+与Ca++竞争而抑制了Ca++的这种结合,故心肌收缩性减弱。既可加重微循环障碍,也可因供氧不足而加重已存在的酸中毒。 (3)心律失常:当细胞外液[H+]升高时,H+进入细胞内换出K+,使血钾浓度升高而出现高钾血症,从而引起心律失常。此外酸中毒时肾小管上皮细胞排H+增多,竞争性地抑制排K+,也是高钾血症的机制之一。再就是肾功能衰竭引起的酸中毒,高钾血症更为严重。此种心律失常表现为心脏传导阻滞和心室纤维性颤动。 2.神经系统功能障碍;代谢性酸中毒时神经系统功能障碍主要表现为抑制,严重者可发生嗜睡或昏迷。其发病机制可能与下列因素有关:(1)酸中毒时脑组织中谷氨酸脱羧酶活性增强,故γ-氨基丁酸生成增多,该物质对中枢神经系统有抑制作用:(2)酸中毒时生物氧化酶类的活性减弱,氧化磷酸化过程也因而减弱,ATP生成也就减少,因而脑组织能量供应不足。 3.骨骼系统的变化:慢性代谢性酸中毒如慢性肾功能衰竭、肾小管性酸中毒均可长时间存在达数年之久,由于不断从骨骼释放出钙盐,影响小儿骨骼的生长发育并可引起纤维性骨炎和佝偻病。在成人则可发生骨质软化病。 除以上三个主要方面的影响外,其它如呼吸功能也有改变。在代谢方面因许多酶的活性受抑制而有代谢紊乱。 (四)防治原则 1.积极防治引起代谢性酸中毒的原发病,纠正水、电解质紊乱,恢复有效循环血量,改善组织血液灌流状况,改善肾功能等。 2.给碱纠正代谢性酸中毒:严重酸中毒危及生命,则要及时给碱纠正。一般多用NaHCO3以补充HCO3-,去缓冲H+。乳酸钠也可用,不过在肝功能不全或乳酸酸中毒时不用,因为乳酸钠经肝代谢方能生成NaHCO3。三羟甲基氨基甲烷(Tris-hydroxymethyl Aminomethane THAM或Tris)近来常用。它不含Na+、HCO3-或CO2。其分子结构式为(CH2OH)3CNH2,它是以其OH-去中和H+的 例如:H2CO3+OH-→H2O+HCO3-;HCl+OH-→H2O+Cl-。可挥发酸均能中和。因此它可以用于代谢性酸中毒、呼吸性酸中毒,也可用于混合性酸中毒病人。
它的缺点是用得过多过快,病人呼吸抑制能导致缺氧及CO2重新积累。因为它能同时迅速降低H+和Pco2之故。此外,此药输注时不可漏出血管外,因为剌激性强能引起组织坏死。这些均应在使用中加以注意。 3.处理酸中毒时的高钾血症和病人失钾时的低钾血症:酸中毒常伴有高钾血症,在给碱纠正酸中毒时,H+从细胞内移至细胞外不断被缓冲,K+则从细胞外重新移向细胞内从而使血钾回降。但需注意,有的代谢性酸中毒病人因有失钾情况存在,虽有酸中毒但伴随着低血钾。纠正其酸中毒时血清钾浓度更会进一步下降引起严重甚至致命的低血钾。这种情况见于糖尿病人渗透性利尿而失钾,腹泻病人失钾等。纠正其酸中毒时需要依据血清钾下降程度适当补钾。 严重肾功能衰竭引起的酸中毒,则需进行腹膜透析或血液透析方能纠正其水、电解质、酸碱平衡以及代谢尾产物潴留等紊乱。 二、呼吸性酸中毒 呼吸性中毒(Respiratory Acidosis)的特征是血浆[H2CO3]原发性增高。 (一)原因和机制 1.呼吸中枢抑制一些中枢神经系统的病变如延脑肿瘤、延脑型脊髓灰质炎、脑炎、脑膜炎、椎动脉栓塞或血栓形成、颅内压升高、颅脑外伤等时,呼吸中枢活动可受抑制,使通气减少而CO2蓄积。此外,一些药物如麻醉剂、镇静剂、镇静剂(吗啡、巴比妥钠等)均有抑制呼吸的作用,剂量过大亦可引起通气不足。碳酸酐酶抑制剂如乙酰唑胺能引起代谢性酸中毒前已述及。它也能抑制红细胞中的碳酸酐酶而使CO2在肺内从红细胞中释放减少,从而引起动脉血Pco2升高。有酸中毒倾向的伤病员应慎用此药。 2.呼吸神经、肌肉功能障碍 见于脊髓灰质炎、急性感染性多发性神经炎(Guillain-barre综合征)肉毒中毒,重症肌无力,低钾血症或家族性周期性麻痹,高位脊髓损伤等。严重者呼吸肌可麻痹。 3.胸廓异常胸廓异常影响呼吸运动常见的有脊柱后、侧凸,连枷胸(Flail Chest),关系强直性脊柱炎(Ankylosing Spondylitis),心肺性肥胖综合征(Picwick综合征)等。 4.气道阻塞常见的有异物阻塞、喉头水肿和呕吐物的吸入等。 5.广泛性肺疾病是呼吸性酸中毒的最常见的原因。它包括慢性阻塞性肺疾病、支气管哮喘、严重间质性肺疾病等。这些病变均能严重妨碍肺泡通气。 6.CO2吸入过多指吸入气中CO2浓度过高,如坑道、坦克等空间狭小通风不良之环境中。此时肺泡通气量并不减少。 (二)机体的代偿调节 由于呼吸性酸中毒是由呼吸障碍引起,故呼吸代偿难以发挥。H2CO3增加可由非碳酸氢盐缓冲系统进行缓冲,并生成HCO3-。但这种缓冲是有限度的。 1.细胞内外离子交换和细胞内缓冲这是急性呼吸性酸中毒的主要代偿调节。 细胞内外离子交换是指细胞外液[H+]升高时,H+进入细胞内,换出同符号的K+等。这样可以缓解细胞外液[H+]的升高。这与代谢性酸中毒时的离子交换一样。 所胃细胞内缓冲,是指进入细胞内的H+为细胞内缓冲物质如蛋白质(Pr-)等所缓冲,以及CO2弥散进入红细胞内的反应。此时由于CO2的蓄积而使Pco2急速升高,CO2通过红细胞膜进入红细胞内的正常过程加强。CO2与H2O在红细胞碳酸酐酶的催化下生成H2CO3,H2CO3解离为H+与H2CO3-。H+由血红蛋白缓冲,HCO3-转移至血浆中,使血浆HCO3-呈代偿性增加,如能使NaHCO3/H2CO3保持在正常范围内,则为代偿性呼吸性酸中毒。由于急性呼吸性酸中毒常发展迅速,肾脏代偿缓慢,故常为失代偿性的。 以CO2弥散入红细胞的量增加为例,其反应如下:
急性呼吸酸中毒时Pco2升高,H2CO3增多,[HCO3-]升高代偿,Pco2与[HCO3-]二者关系如下式所示: (责任编辑:泉水) |
第三节 酸中毒(2)
时间:2006-06-19 20:31来源:大众医药网 作者:admin 点击:
610次
顶一下
(11)
100%
踩一下
(0)
0%
------分隔线----------------------------
- 发表评论
-
- 最新评论 进入详细评论页>>