|
[NextPage]
(三)结膜
结膜(conjunctiva) 是一层薄的半透明粘膜,柔软光滑且富弹性,覆盖于眼睑后面(睑结膜)、部分眼球表面(球结膜)以及睑部到球部的反折部分(穹窿结膜)。这三部分结膜形成一个以睑裂为开口的囊状间隙,称结膜囊(conjunctival sac)。
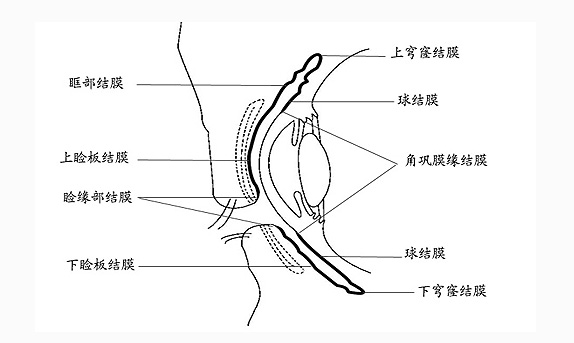 1.睑结膜(palpebraI conjunctiva) 与睑板牢固粘附不能被推动,正常情况下可见小血管走行和透见部分睑板腺管。上睑结膜距睑缘后唇约2mm处,有一与睑缘平行的浅沟,较易存留异物。 1.睑结膜(palpebraI conjunctiva) 与睑板牢固粘附不能被推动,正常情况下可见小血管走行和透见部分睑板腺管。上睑结膜距睑缘后唇约2mm处,有一与睑缘平行的浅沟,较易存留异物。
2.球结膜(bulbar conjunctiva) 覆盖于眼球前部巩膜表面,止于角巩膜缘,是结膜的最薄和最透明部分,可被推动。球结膜与巩膜间有眼球筋膜疏松相连,在角膜缘附近3mm以内与球筋膜、巩膜融合。在泪阜的颞侧有一半月形球结膜皱褶称半月皱襞,相当于低等动物的第3眼睑。
3.穹窿结膜(fornicaI conjunctiva) 此部结膜组织疏松,多皱褶,便于眼球活动。上方穹窿部绊缠有提上睑肌纤维,下方穹窿部有下直肌鞘纤维融入。
结膜是一粘膜,组织学为不角化的鳞状上皮和杯状细胞组成,有上皮层和固有层。上皮2~5层,各部位的厚度和细胞形态不尽相同。睑缘部为扁平上皮,睑板到穹窿部由立方上皮逐渐过渡成圆柱形,球结膜呈扁平形,角膜缘部渐变为复层鳞状上皮,然后过渡到角膜上皮。杯状细胞是单细胞粘液腺,多分布于睑结膜和穹窿结膜的上皮细胞层内,分泌粘液。固有层含有血管和淋巴管,分腺样层和纤维层。腺样层较薄,穹窿部发育较好,含Krause腺、Wolfring腺,分泌浆液。该层由纤细的结缔组织网构成,其间有多量淋巴细胞,炎症时易形成滤泡。纤维层由胶原纤维和弹力纤维交织而成,睑结膜缺乏。
结膜血管来自眼睑动脉弓及睫状前动脉。睑动脉弓穿过睑板分布于睑结膜、穹窿结膜和距角结膜缘4mm以外的球结膜,充血时称结膜充血。睫状前动脉在角巩膜缘3mm~5mm处分出细小的巩膜上支,组成角膜缘周围血管网,并分布于球结膜,充血时称睫状充血。两种不同充血对眼部病变部位的判断有重要意义。
第V颅神经司结膜的感觉。
(四)泪器
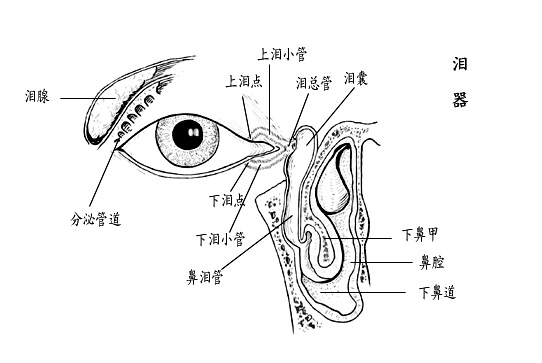
泪器(lacrimal apparatus) 包括泪腺和泪道两部分。
1.泪腺(lacrimal gland) 位于眼眶外上方的泪腺窝内,长约20mm,宽12mm,借结缔组织固定于眶骨膜上,提上睑肌外侧肌腱从中通过,将其分隔成较大的眶部泪腺和较小的睑部泪腺,正常时从眼睑不能触及。泪腺的排出管10~12根,开口于外侧上穹窿结膜。泪腺是外分泌腺,产生浆液,每一腺体含腺细胞和肌上皮细胞。血液供应来自眼动脉分支的泪腺动脉。
 泪腺神经有3种成分,其中第V颅神经眼支的分支为感觉纤维;来自面神经中的副交感神经纤维和颅内动脉丛的交感神经纤维,司泪腺分泌。 泪腺神经有3种成分,其中第V颅神经眼支的分支为感觉纤维;来自面神经中的副交感神经纤维和颅内动脉丛的交感神经纤维,司泪腺分泌。
此外,尚有位于穹窿结膜的Krause腺和Wolfring腺,分泌浆液,称副泪腺。
2.泪道(lacrimal passages) 是泪液的排出通道,包括上下睑的泪小点、泪小管、泪囊和鼻泪管。
泪小点(lacrimal puncta) 是泪液引流的起点,位于上、下睑缘后唇,距内眦约6.0mm~6.5mm的乳头状突起上,直径为0.2mm~0.3mm的小孔,贴附于眼球表面。
泪小管(lacrimal canaliculi) 为连接泪小点与泪囊的小管。从泪小点开始后的1mm~2mm泪小管与睑缘垂直,然后呈一直角转为水平位,长约8mm。到达泪囊前,上、下泪小管多先汇合成泪总管后进入泪囊中上部,亦有直接进入泪囊的。
泪囊(lacrimal sac) 位于内眦韧带后面、泪骨的泪囊窝内。其上方为盲端,下方与鼻泪管相连接,长约10mm,宽约3mm。
鼻泪管(nasolacrimal duct) 位于骨性鼻泪管内,上接泪囊,向下后稍外走行,开口于下鼻道,全长约18mm。鼻泪管下端的开口处有一半月形瓣膜,称Hasner瓣,有阀门作用。
泪液排出到结膜囊后,经眼睑瞬目运动,分布于眼球的前表面,并聚于内眦处的泪湖,再由接触眼表面的泪小点和泪小管的虹吸作用,进入泪囊、鼻泪管到鼻腔,经粘膜吸收。正常状态下,泪液每分钟分泌0.9?l~2.2?l,如超过100倍,即使泪道正常亦会出现泪溢。当眼部遭到外来有害物质刺激时,会反射性地分泌大量泪液,以冲洗和稀释有害物质。
(五)眼外肌
眼外肌(extraocular muscles)是司眼球运动的肌肉。每眼有6条眼外肌,即4条直肌(rectus)和2条斜肌(oblique muscle)。4条直肌为上直肌、下直肌、内直肌和外直肌,它们均起自眶尖部视神经孔周围的总腱环,向前展开越过眼球赤道部,分别附着于眼球前部的巩膜上。直肌止点距角膜缘不同,内直肌最近为5.5mm,下直肌为6.5mm,外直肌为6.9mm,上直肌最远为7.7mm。内、外直肌的主要功能是使眼球向肌肉收缩的方向转动。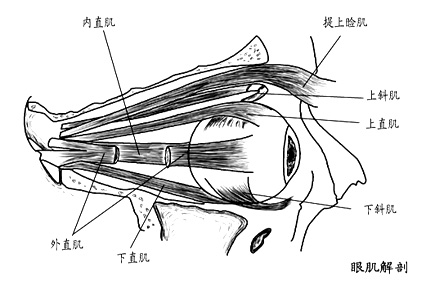 上、下直肌走向与视轴呈23?角,收缩时除使眼球上、下转动的主要功能外,同时还有内转内旋、内转外旋的作用。2条斜肌是上斜肌和下斜肌。上斜肌起自眶尖总腱环旁蝶骨体的骨膜,沿眼眶上壁向前至眶内上缘,穿过滑车向后转折,经上直肌下面到达眼球赤道部后方,附着于眼球的外上巩膜处。下斜肌起自眼眶下壁前内侧上颌骨眶板近泪窝处,经下直肌与眶下壁之间,向后外上伸展,附着于赤道部后外侧的巩膜上。上、下斜肌的作用力方向与视轴呈51?角,收缩时主要功能是分别使眼球内旋和外旋;其次要作用上斜肌为下转、外转,下斜肌为上转、外转。 上、下直肌走向与视轴呈23?角,收缩时除使眼球上、下转动的主要功能外,同时还有内转内旋、内转外旋的作用。2条斜肌是上斜肌和下斜肌。上斜肌起自眶尖总腱环旁蝶骨体的骨膜,沿眼眶上壁向前至眶内上缘,穿过滑车向后转折,经上直肌下面到达眼球赤道部后方,附着于眼球的外上巩膜处。下斜肌起自眼眶下壁前内侧上颌骨眶板近泪窝处,经下直肌与眶下壁之间,向后外上伸展,附着于赤道部后外侧的巩膜上。上、下斜肌的作用力方向与视轴呈51?角,收缩时主要功能是分别使眼球内旋和外旋;其次要作用上斜肌为下转、外转,下斜肌为上转、外转。
眼外肌为横纹肌。外直肌受第VI颅神经、上斜肌受第IV颅神经支配,其余眼外肌皆受第III颅神经支配。眼外肌的血液供应来自眼动脉分出的上、下肌支,泪腺动脉和眶下动脉。除外直肌由泪腺动脉分出的一支血管供给外,其余直肌均有二条睫状前动脉供血,并与睫状体内的动脉大环交通。
三、视路
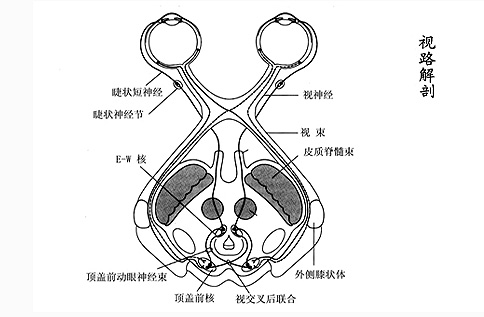
视路(visual pathway)是视觉信息从视网膜光感受器开始,到大脑枕叶视中枢的传导径路。临床上通常指从视神经开始,经视交叉、视束、外侧膝状体、视放射到枕叶视中枢的神经传导径路(图2-8)。
视神经(optic nerve) 是中枢神经系统的一部分。从视盘起、至视交叉前脚,这段神经称视神经,全长约40mm。按其部位划分为:①眼内段;②眶内段;③管内段;④颅内段四部分。
 眼内段(通常称视乳头) 是从视盘开始,约120万神经节细胞的轴突组成神经纤维,成束穿过巩膜筛板出眼球,长约1mm。可分四部分:神经纤维层、筛板前层、筛板和筛板后区。临床上可从眼底看到神经纤维层(橙红色)、筛板前层中央部分(杯凹),有时可见到视杯底部的小灰点状筛孔,即筛板。筛板前的神经纤维无髓鞘(直径1.5mm),筛板以后开始有髓鞘包裹(直径3.0mm)。眼内段视神经血供来自视网膜动脉分支和睫状后短动脉分支。 眼内段(通常称视乳头) 是从视盘开始,约120万神经节细胞的轴突组成神经纤维,成束穿过巩膜筛板出眼球,长约1mm。可分四部分:神经纤维层、筛板前层、筛板和筛板后区。临床上可从眼底看到神经纤维层(橙红色)、筛板前层中央部分(杯凹),有时可见到视杯底部的小灰点状筛孔,即筛板。筛板前的神经纤维无髓鞘(直径1.5mm),筛板以后开始有髓鞘包裹(直径3.0mm)。眼内段视神经血供来自视网膜动脉分支和睫状后短动脉分支。
眶内段 长约25mm~30mm,位于肌锥内,呈S形弯曲,以利于眼球转动。视神经外由视神经鞘膜包裹,此鞘膜是三层脑膜的延续。鞘膜间隙与颅内同名间隙连通,有脑脊液填充。在距眼球10mm~15mm处,盘斑束逐渐转入视神经的中轴部,来自视网膜其他部位的纤维,仍位于视神经的相应部位。眶内段视神经血供,主要来自眼动脉分支和视网膜中央动脉分支。
管内段 即视神经通过颅骨视神经管的部分,长6mm~10mm。鞘膜与骨膜紧密相连,以固定视神经。此段与眼动脉伴行和供血,神经纤维排列不变。
颅内段 为视神经出视神经骨管后,进入颅内到达视交叉前脚的部分,约为10mm,直径4mm~7mm。血供来自颈内动脉和眼动脉。
视交叉(optic chiasm) 是两侧视神经交汇处,呈长方形,为横径约12mm、前后径8mm、厚4mm的神经组织。此处的神经纤维分二组,来自两眼视网膜的鼻侧纤维交叉至对侧,来自颞侧的纤维不交叉。黄斑部纤维占据视神经和视交叉中轴部的80%~90%,亦分成交叉纤维和不交叉纤维。
视交叉与周围组织的解剖关系:前上方为大脑前动脉及前交通动脉,两侧为颈内动脉,下方为脑垂体,后上方为第三脑室。这些部位的病变都可侵及视交叉,表现出特征性的视野损害。
视束(optic tract) 为视神经纤维经视交叉后、位置重新排列的一段神经束。离视交叉后,分为二束绕大脑脚至外侧膝状体。来自下半部视网膜的神经纤维(包括交叉的和不交叉的)位于视束的外侧,来自上半部视网膜的神经纤维(包括交叉的和不交叉的)位于视束的内侧,黄斑部神经纤维起初位于中央,以后移向视束的背外侧。
外侧膝状体(lateral geniculate body) 位于大脑脚外侧,卵圆形,由视网膜神经节细胞发出的神经纤维,约70%在此与外侧膝状体的节细胞形成突触,换神经元后,再进入视放射。在外侧膝状体中,灰质和白质交替排列,白质将灰质细胞分为6层,由对侧视网膜而来的交叉纤维止于第1、4、6层,由同侧视网膜而来的不交叉纤维止于第2、3、5层。
视放射(optic radiation) 是联系外侧膝状体和枕叶皮质的神经纤维结构。换元后的神经纤维,通过内囊和豆状核的后下方呈扇形散开,分成背侧、外侧及腹侧三束,绕侧脑室颞侧角,形成Meyer襻,到达枕叶。
视皮质(visual cortex) 位于大脑枕叶皮质相当于Brodmann分区的17、18、19区,即距状裂上、下唇和枕叶纹状区,是大脑皮质中最薄的区域。每侧与双眼同侧一半的视网膜相关联,如左侧视皮质与左眼颞侧和右眼鼻侧视网膜相关。视网膜上部的神经纤维终止于距状裂上唇,下部的纤维终止于下唇,黄斑部纤维终止于枕叶纹状区后极部。交叉纤维在深内颗粒层,不交叉纤维在浅内颗粒层。
由于视觉纤维在视路各段排列不同,所以在神经系统某部位发生病变或损害时,对视觉纤维的损害各异,表现为特定的视野异常。因此,检出这些视野缺损的特征性改变,对中枢神经系统病变的定位诊断具有重要意义。
四、眼部血管和神经
(一)血管
眼部主要的动脉血管分布
颈内动脉→眼动脉,进入眼眶后的主要分支:
视网膜中央动脉(主要供应视网膜内层)
泪腺动脉(主要供应泪腺和外直肌)→ 睑外侧动脉(参与睑动脉弓)
睫状后短动脉(主要供应脉络膜和视网膜外层)
睫状后长动脉(主要供应虹膜、睫状体、前部脉络膜)
→ 虹膜睫状体
肌动脉支(供应眼外肌)→ 睫状前动脉 → 角膜缘血管网(供应角巩膜缘)
→ 结膜前动脉(供应前部球结膜)
眶上动脉(主要供应上睑及眉部皮肤)
鼻梁动脉(主要供应泪囊)→睑内侧动脉→睑动脉弓(供应眼睑)→结膜后动脉(供应睑结膜及后部球结膜)
颈外动脉的主要分支:
面动脉→内眦动脉(主要供应内眦、泪囊与下睑内侧皮肤)
颞浅动脉(主要供应上下睑外侧皮肤及眼轮匝肌)
眶下动脉(主要供应下睑内侧、泪囊及下斜肌)
眼球有视网膜中央血管系统和睫状血管系统。
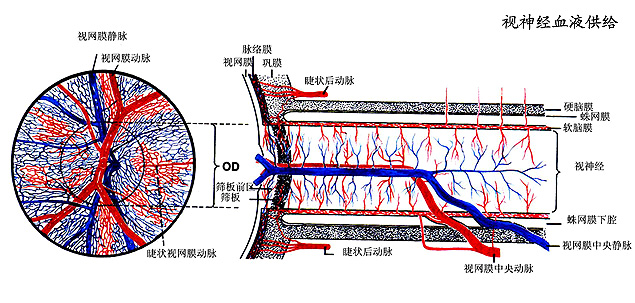 1.视网膜中央动脉(central retinal artery, CRA) 为眼动脉眶内段的分支,在眼球后9mm~12mm处从内下或下方进入视神经中央,再经视乳头穿出,分为颞上、颞下、鼻上、鼻下4支,走行于视网膜神经纤维层内,逐级分支达周边部。视网膜毛细血管网分浅、深两层。浅层分布于神经纤维层和神经节细胞层,深层位于内核层。在视网膜黄斑区中央为一无血管区。CRA属终末动脉,供给视网膜内5层。少数人后极部分视网膜由睫状后短动脉发出的睫状视网膜动脉供应。 1.视网膜中央动脉(central retinal artery, CRA) 为眼动脉眶内段的分支,在眼球后9mm~12mm处从内下或下方进入视神经中央,再经视乳头穿出,分为颞上、颞下、鼻上、鼻下4支,走行于视网膜神经纤维层内,逐级分支达周边部。视网膜毛细血管网分浅、深两层。浅层分布于神经纤维层和神经节细胞层,深层位于内核层。在视网膜黄斑区中央为一无血管区。CRA属终末动脉,供给视网膜内5层。少数人后极部分视网膜由睫状后短动脉发出的睫状视网膜动脉供应。
2. 睫状血管 按部位和走行分为睫状后短动脉、睫状后长动脉和睫状前动脉。
睫状后短动脉(short posterior ciliary artery) 为眼动脉的一组分支,分鼻侧和颞侧两主干,在视神经周围穿入巩膜前分为约20支,进入脉络膜内再逐级分支直至毛细血管,呈小叶分布,营养脉络膜及视网膜外5层。
睫状后长动脉(long posterior ciliary artery) 由眼动脉分出2支,在视神经鼻侧和颞侧稍远处,斜穿巩膜进入脉络膜上腔,前行达睫状体后部,开始发出分支。少数分支返回脉络膜前部,大多数分支到睫状体前、虹膜根部后面,与睫状前动脉的穿通支交通,组成动脉大环;大环再发出一些小支向前,在近瞳孔缘处形成虹膜小环,一些小支向内至睫状肌和睫状突,构成睫状体的血管网。
睫状前动脉(anterior ciliary artery) 是由眼动脉分支肌动脉而来。在肌腱止端处发出的分支,走行于表层巩膜与巩膜实质内,并分为巩膜上支,前行至角膜缘组成角膜缘血管网;小的巩膜内支,穿入巩膜终止于Schlemm管周围;大的穿通支,穿过巩膜到睫状体,参与动脉大环的组成。
视盘血供有其特点:视盘表面的神经纤维层,由CRA的毛细血管供应,而筛板和筛板前的血供则来自睫状后短动脉的分支,即Zinn-Haller环,此环与CRA也有沟通。
眼球静脉回流主要为:
1.视网膜中央静脉(central retinal vein,CRV) 与同名动脉伴行,经眼上静脉或直接回流到海绵窦。
2.涡静脉(vortex vein) 位于眼球赤道部后方,共4~6条,汇集脉络膜及部分虹膜睫状体的血液,在直肌之间距角膜缘14mm~25mm处,斜穿出巩膜,经眼上、下静脉回流到海绵窦。
3.睫状前静脉(anterior ciliary vein) 收集虹膜、睫状体的血液。上半部静脉血流入眼上静脉,下半部血流入眼下静脉,大部分经眶上裂注入海绵窦,一部分经眶下裂注入面静脉及翼腭静脉丛,进入颈外静脉。
(二)神经
眼部的神经支配丰富,共有6对颅神经与眼有关。第II颅神经—视神经;第III颅神经—动眼神经,支配眼内肌、提上睑肌和除外直肌、上斜肌以外的眼外肌;第IV颅神经—滑车神经,支配上斜肌;第V颅神经—三叉神经,司眼部感觉;第 VI颅神经—外展神经,支配外直肌;第VII颅神经—面神经,支配眼轮匝肌。第III和第 V颅神经与自主神经在眼眶内还形成特殊的神经结构。
1.睫状神经节(ciliary ganglion) 位于视神经外侧,总腱环前10mm处。节前纤维由三个根组成:①长根为感觉根,由鼻睫状神经发出。②短根为运动根,由第III颅神经发出,含副交感神经纤维。③交感根,由颈内动脉丛发出,支配眼血管的舒缩。节后纤维即睫状短神经。眼内手术施行球后麻醉,即阻断此神经节。
2.鼻睫状神经(nasociliary nerve) 为第V颅神经眼支的分支,司眼部感觉。在眶内又分出:睫状节长根,睫状长神经,筛后神经和滑车下神经等。
睫状长神经(long ciliary nerve) 在眼球后分2支,分别在视神经两侧穿过巩膜进入眼内,有交感神经纤维加入,行走于脉络膜上腔,司角膜感觉。其中交感神经纤维分布于睫状肌和瞳孔开大肌。
睫状短神经(short ciliary nerve) 为混合纤维,共6~10支,在视神经周围及眼球后极部穿入巩膜,行走于脉络膜上腔,前行到睫状体,组成神经丛。由此发出分支,司虹膜睫状体、角膜和巩膜的感觉,其副交感纤维分布于瞳孔括约肌及睫状肌,交感神经纤维至眼球内血管,司血管舒缩。
(责任编辑:泉水) |
 1.睑结膜(palpebraI conjunctiva) 与睑板牢固粘附不能被推动,正常情况下可见小血管走行和透见部分睑板腺管。上睑结膜距睑缘后唇约2mm处,有一与睑缘平行的浅沟,较易存留异物。
1.睑结膜(palpebraI conjunctiva) 与睑板牢固粘附不能被推动,正常情况下可见小血管走行和透见部分睑板腺管。上睑结膜距睑缘后唇约2mm处,有一与睑缘平行的浅沟,较易存留异物。 泪腺神经有3种成分,其中第V颅神经眼支的分支为感觉纤维;来自面神经中的副交感神经纤维和颅内动脉丛的交感神经纤维,司泪腺分泌。
泪腺神经有3种成分,其中第V颅神经眼支的分支为感觉纤维;来自面神经中的副交感神经纤维和颅内动脉丛的交感神经纤维,司泪腺分泌。 上、下直肌走向与视轴呈23?角,收缩时除使眼球上、下转动的主要功能外,同时还有内转内旋、内转外旋的作用。2条斜肌是上斜肌和下斜肌。上斜肌起自眶尖总腱环旁蝶骨体的骨膜,沿眼眶上壁向前至眶内上缘,穿过滑车向后转折,经上直肌下面到达眼球赤道部后方,附着于眼球的外上巩膜处。下斜肌起自眼眶下壁前内侧上颌骨眶板近泪窝处,经下直肌与眶下壁之间,向后外上伸展,附着于赤道部后外侧的巩膜上。上、下斜肌的作用力方向与视轴呈51?角,收缩时主要功能是分别使眼球内旋和外旋;其次要作用上斜肌为下转、外转,下斜肌为上转、外转。
上、下直肌走向与视轴呈23?角,收缩时除使眼球上、下转动的主要功能外,同时还有内转内旋、内转外旋的作用。2条斜肌是上斜肌和下斜肌。上斜肌起自眶尖总腱环旁蝶骨体的骨膜,沿眼眶上壁向前至眶内上缘,穿过滑车向后转折,经上直肌下面到达眼球赤道部后方,附着于眼球的外上巩膜处。下斜肌起自眼眶下壁前内侧上颌骨眶板近泪窝处,经下直肌与眶下壁之间,向后外上伸展,附着于赤道部后外侧的巩膜上。上、下斜肌的作用力方向与视轴呈51?角,收缩时主要功能是分别使眼球内旋和外旋;其次要作用上斜肌为下转、外转,下斜肌为上转、外转。 眼内段(通常称视乳头) 是从视盘开始,约120万神经节细胞的轴突组成神经纤维,成束穿过巩膜筛板出眼球,长约1mm。可分四部分:神经纤维层、筛板前层、筛板和筛板后区。临床上可从眼底看到神经纤维层(橙红色)、筛板前层中央部分(杯凹),有时可见到视杯底部的小灰点状筛孔,即筛板。筛板前的神经纤维无髓鞘(直径1.5mm),筛板以后开始有髓鞘包裹(直径3.0mm)。眼内段视神经血供来自视网膜动脉分支和睫状后短动脉分支。
眼内段(通常称视乳头) 是从视盘开始,约120万神经节细胞的轴突组成神经纤维,成束穿过巩膜筛板出眼球,长约1mm。可分四部分:神经纤维层、筛板前层、筛板和筛板后区。临床上可从眼底看到神经纤维层(橙红色)、筛板前层中央部分(杯凹),有时可见到视杯底部的小灰点状筛孔,即筛板。筛板前的神经纤维无髓鞘(直径1.5mm),筛板以后开始有髓鞘包裹(直径3.0mm)。眼内段视神经血供来自视网膜动脉分支和睫状后短动脉分支。 1.视网膜中央动脉(central retinal artery, CRA) 为眼动脉眶内段的分支,在眼球后9mm~12mm处从内下或下方进入视神经中央,再经视乳头穿出,分为颞上、颞下、鼻上、鼻下4支,走行于视网膜神经纤维层内,逐级分支达周边部。视网膜毛细血管网分浅、深两层。浅层分布于神经纤维层和神经节细胞层,深层位于内核层。在视网膜黄斑区中央为一无血管区。CRA属终末动脉,供给视网膜内5层。少数人后极部分视网膜由睫状后短动脉发出的睫状视网膜动脉供应。
1.视网膜中央动脉(central retinal artery, CRA) 为眼动脉眶内段的分支,在眼球后9mm~12mm处从内下或下方进入视神经中央,再经视乳头穿出,分为颞上、颞下、鼻上、鼻下4支,走行于视网膜神经纤维层内,逐级分支达周边部。视网膜毛细血管网分浅、深两层。浅层分布于神经纤维层和神经节细胞层,深层位于内核层。在视网膜黄斑区中央为一无血管区。CRA属终末动脉,供给视网膜内5层。少数人后极部分视网膜由睫状后短动脉发出的睫状视网膜动脉供应。